Gram染色での効果判定
基本的には翌日(早ければ数時間後)にGram染色でフォローできる。
菌の量はどうか。白血球は減ってきているか。
有効であれば以下の順で所見が改善してくる
①まずは菌がいなくなり白血球だけが残っている状態になる。
②その後、白血球も見えなくなる
肺炎球菌肺炎が最もドラスティックな変化を見せるので,ためしてみると良い.抗生剤投与から半日もすれば菌は陰性化してしまう.
血液培養である場合には,GNRの場合にはフォローの培養が必要となるケースはかなり限定的である.(画像は13日に渡り血培から生え続けた猛者であるが,よっぽどのことがないとこうはならない..)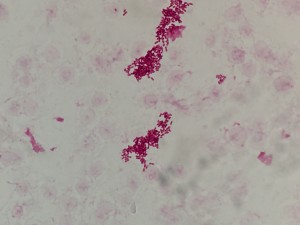
が,GPCであった場合には治療開始48~72時間を目安にフォローを取る,といったパターンをとることも多い.感染性心内膜炎『IE』あるいはカテーテル感染血流感染『CRBSI』でこのようなPracticeが実践されることが多いので,ガイドラインを参考にするといいと思われる.
European Society of Cardiology 感染性心内膜炎ガイドライン 2015
効果判定のタイミング
それぞれの疾患での解熱をするタイミング
肺炎:48時間後
尿路感染:72時間後発熱が続けば、巣状細菌性腎炎や腎膿瘍を起こしている可能性もあり。
→腹部エコー、または造影CTにて評価
軟部組織感染:~1周間程度
上記はあくまで目安であり,糖尿病で局所循環が悪い(抗生剤が届きにくい)・ステロイドなど免疫抑制剤を内服している等の要素により数日単位で変化しうる.しかし,納得行く理由がない中で発熱が遷延する場合には,以下のようにな思考パターンで整理すると,Work upに迷いがなくなる.
熱が下がらない時の思考
- 1:疾患特異的に考える
肺炎なら
- 胸膜炎などの合併症を起こしていないか
- 膿胸などドレナージの必要な病変はないか(これもある種合併症)
- 診断は細菌肺炎でいいのか
- レジオネラなど,現状使用している抗生剤で治療できるものなのか.
尿路感染でも同様で,腎膿瘍などの合併症,尿路閉塞でドレナージが不良でないか,診断が誤りで,実は違うFocus,キノロン耐性/ESBL大腸菌やセフェム無効の腸球菌など,抗生剤の効かない菌によるもの.
といったように,合併症・ドレナージ・診断・起因菌・薬剤耐性が失敗や治療不良のパターンとして存在する.前者であるほど頻度が高い印象であるが副くない感染ではドレナージの比重が大きく,尿路感染では診断が誤っていることが多い,といった傾向は疾患ごとにある.
- 2:入院の介入から考える.
わすれがちであるが,治療行為は表裏一体である.
抗生剤はアレルギーや薬剤熱・CDADの原因となり,床上安静はDVTを形成させ,点滴はカテーテル感染のもととなり,絶食は無石胆嚢炎を誘発する.
自分が行った介入を今一度洗い出し,その中で熱源となりうるものを考える.虚を突かれやすいやすい,と管理人が個人的に思うのは血栓・血腫の類である.特に循環器内科やICUで頻発し,Sepsisと区別がつかないことが多々観察される.
- 3:偶発合併症を考慮する.
そりゃ人間道を歩けば雷に撃たれることもある.ごくごく低い確率ながら,『よりによって』入院中に全く新規の疾患を発症することだってある.ただ,珍しいタイミングで珍しい疾患が珍しいPresentationを示すことは天文学的な確率なので,ありふれた疾患かわかりやすいPresentationがほとんどである.
*効果判定はGram染色や熱だけで判断せず全身パラメータや局所パラメータで判断をする
パラメータとは
